今年27歲的楊小姐在門診複查的腦部磁共振片已經看不到腫瘤了,但在3年前,她卻有一個致命的腦腫瘤。楊小姐3年前剛大學畢業不久參加工作,慢慢出現頸部疼痛,四肢麻木的現象,剛開始楊小姐並沒有太在意,以為是自己電腦手機等使用時間太長,長期作為“低頭族”所致。後來這些情況逐漸加重,就在當地做了一個頸椎的磁共振檢查,這一下就發現了腦腫瘤的“尾巴”已經伸到了頸椎,進一步腦部的磁共振看到了腫瘤的全貌,是一個從腦部幕下四腦室一直到頸椎第二節段的巨大腫瘤。這個腫瘤壓迫腦幹和高位的頸隨,隨時可能影響到呼吸心跳中樞,導致致命的後果。
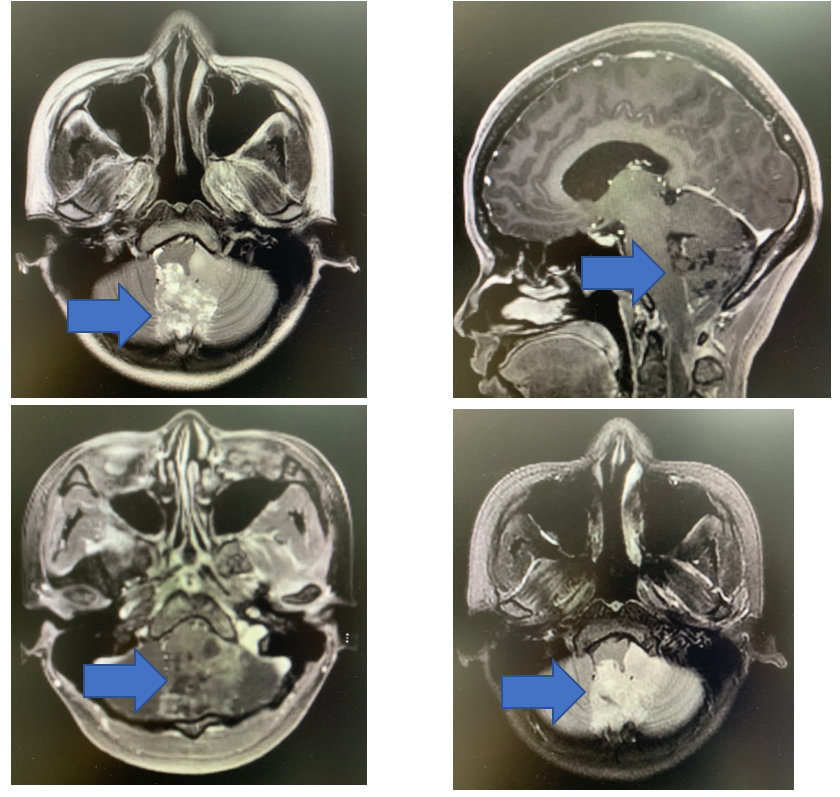
楊小姐實施了腦腫瘤切除手術。腫瘤生長的範圍很廣泛,從腦內一直延伸到了頸部,手術切除難度大;腫瘤與腦幹粘連的範圍廣泛,部分割槽域直接生長在腦幹,手術可能導致腦幹功能影響而引起嚴重的功能障礙甚至致命後果;同時腫瘤還將血管包裹在內,給徹底切除腫瘤造成了不小的麻煩。手術後的病理診斷是:室管膜瘤,大部分是WHOII級,局灶呈間變性改變(WHOIII級),Ki67局灶熱點區域10%。
室管膜瘤在中樞神經系統中並不少見,佔到籠統意義上膠質瘤的不到十分之一,它既可以生長在腦內,也可以生長在脊髓內。它也可以發生於各個年齡階段,但是常見於兒童和青少年。雖然都是室管膜瘤,但是它生長在不同年齡階段的人群,在腦部不同的部位,不同的病理分級以及不同的腫瘤分子特徵,腫瘤的治療方法和治療效果也不盡相同。所以存在嬰幼兒室管膜瘤與青少年室管膜瘤的區別,在腦內天幕上室管膜瘤與天幕下室管膜瘤的區別,病理分級II級與III級室管膜瘤的區別,以及室管膜瘤中特定分子特徵與沒有這些分子特徵改變的區別,這些區別不僅影響室管膜瘤治療的方法,還決定病人的治療效果。
手術切除腫瘤是治療室管膜瘤的第一步也是非常重要的一步,手術的目的除了明確室管膜瘤的診斷外,手術對腫瘤的切除程度與預後密切相關。簡單的說,手術對腫瘤切除越徹底,手術後腫瘤越不容易復發,生存的時間也就越長。除了手術對腫瘤的切除程度,病人手術前一般狀態比較好,腫瘤生長在腦部幕下也是預後好的指標。但是,由於室管膜瘤生長時常常侵犯或粘連腦幹,包裹血管,使得這部分腫瘤如果切除會直接導致病人嚴重的致殘甚至致死的後果,這樣即使徹底切除了腫瘤,手術也沒有意義了。為了保證病人的安全,部分的室管膜瘤實際手術是難以完全切除的。
室管膜瘤如果通過手術切除徹底了,部分病人甚至不需要後續的治療就能取得不錯的效果,但是這也需要結合病人的年齡、腫瘤級別等具體情況來決定。成人室管膜瘤手術後如果是三級,無論是否切除徹底都需要放療,如果是二級則在腫瘤有殘留時才放療,腫瘤切除徹底可以不用放療;但兒童的室管膜瘤不論二級或三級手術後都需要放療。總體來說,室管膜瘤預後還算可以,文獻報道5年生存率83.4%,10年生存率可達79.1%。
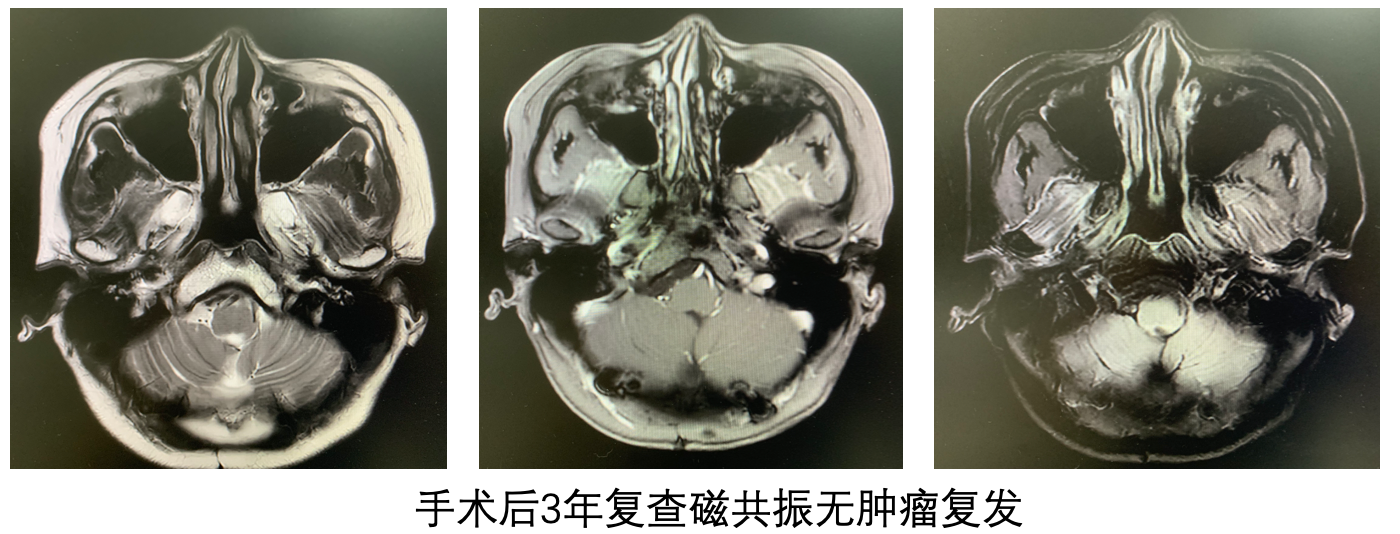
楊小姐的室管膜瘤是WHOIII級的間變室管膜瘤,所以在手術後進行了放療。楊小姐的恢復還不錯,所以在放療後不久,楊小姐又迴歸到了正常的工作和生活當中。那麼,楊小姐的室管膜瘤是否就是徹底治癒了呢?客觀的來看,還是有復發的可能性。
雖然有室管膜瘤總體的生存時間資料,但是要判斷具體的一個室管膜瘤是否復發以及多長時間復發還是比較困難的,除了手術切除程度,病人的年齡和一般狀態、腫瘤生長部位,病理級別等因素外,近年最新的研究發現更準確的亞型分型以及腫瘤的分子特徵也是影響病人生存時間的一個重要因素。PF-EPB-A型常見於嬰幼兒,腫瘤因為往外側生長的方式而難以完全切除,容易復發。PF-EPB-B型室管膜瘤多見於年齡稍大的青少年,預後相對較好,很大一部分這型別的室管膜瘤在手術切除徹底後,即使沒有放療也不復發。腦部幕上室管膜瘤如果存在RELA基因融合,是預後比較差的一類幕上室管膜瘤(ST-EPN-RELA),即使腫瘤切除比較徹底也容易復發,5年內三分之二以上覆發,5年生存率75%;而常見於年齡稍大的YAP1基因融合的室管膜瘤則是一類預後比較好的室管膜瘤型別(ST-EPN-YAP1);另外1q染色體擴增也是預後不好的一個獨立指標。
室管膜瘤有一定的複發率,復發的室管膜瘤如何治療呢?這需要根據腫瘤和病人的實際情況選擇再次手術或者放療,化療的作用不肯定,但是可以作為最後的治療選擇。
注:此資訊源于網路收集,如有健康問題請及時咨詢專業醫生。
